백반증이란?
백반증은 피부에 하얀 반점이 다양한 크기와 모양으로 나타나는 피부병입니다. 백반증은 전세계 인구의 0.5~2% 에서 발생합니다. 백반증이 시작하는 나이는 평균적으로 20대 중반이고, 10세 이전에 시작되는 경우가 25%, 20세 이전에 시작되는 경우가 50%, 30세 이전에 시작되는 경우가 80% 로 조사되었습니다. 남성과 여성의 비율은 차이가 없습니다.
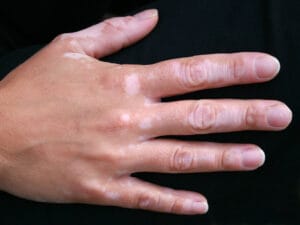

백반증의 원인
백반증은 만성 자가면역 피부질환의 하나로, 정확한 원인을 알 수 없는 면역반응으로 인해 피부의 색소를 만들어내는 멜라닌세포가 파괴되면서 발생합니다. 이 면역반응의 자세한 분자생물학적인 원리는 밝혀져 나가고 있지만, 근본적인 원인은 아직 밝혀지지 않았습니다.
백반증의 증상
백반증의 하얀 반점은 주변 피부와 색깔의 경계가 명확한 것이 특징이고, 얼굴이나 손과 같이 노출되는 부위에 흔히 발생하기 때문에 사회생활에 불편을 주는 경우가 많습니다. 몸의 양쪽에 대칭적으로 나타나는 경우가 흔하고, 털이 있는 곳에 생기면 털이 하얗게 나기도 합니다.
백반증은 대부분 특별히 동반되는 증상이 없지만, 빠르게 퍼질 때에는 드물게 붉은 발진이나 가려움증이 동반되기도 합니다. 상처, 긁힘, 문지름 등으로 인해 피부가 자극되거나 손상된 부위에 번지는 양상을 보이기도 합니다. 이 현상을 쾨브너 현상 (Koebner phenomenon) 이라고 하며, 전체 환자의 약 1/3 정도에서 나타납니다. 흔히 손, 겨드랑이, 사타구니, 입주위, 헤어라인 등의 부위에서 나타나며, 이를 활동성 백반증의 증거로 볼 수 있습니다.
백반증의 분류
백반증은 역사적으로 다양한 분류 체계가 사용되어 왔으나, 2011년 개최된 국제 학술모임 (Vitiligo Global Issues Consensus Conference) 에서 공통 가이드라인을 정한 바 있습니다. 이에 따르면 백반증은 크게 3가지로 나눌 수 있습니다.
- 백반증 (vitiligo / non-segmental vitiligo) – 85~90% 의 경우에 해당
- 말단형 (acrofacial) – 손끝, 발끝, 눈주위, 입주위에 발생
- 점막형 (mucosal) – 입 안쪽, 성기 안쪽에 발생
- 전신형 (generalized)
- 완전형 (universal) – 피부 전체의 80~90% 이상
- 기타 흔하지 않은 경우
- 분절형 백반증 (segmental vitiligo)
- 분류되지 않은 백반증 (unclassified vitiligo)
백반증의 진단
백반증은 위에서 설명한 하얀 반점의 모양, 특징, 분포 등을 자세히 관찰하고 시작 나이와 기간 등의 정보를 종합하여 진단합니다. 피부를 관찰할 때 우드등 검사 (Wood’s lamp test) 를 이용하면 좀 더 정확한 진단이 가능합니다. 피부 조직검사는 보통 권장되지 않습니다. 혈액검사는 백반증의 진단보다는 다른 자가면역 질환의 가능성을 확인하기 위한 목적으로 시행할 수 있습니다.
백반증과 비슷한 피부병
- 백색 비강진 (pityriasis alba)
- 탈색모반 (nevus depigmentosus)
- 특발성 물방울모양 저색소증 (idipathic guttate hypomelanosis)
- 진행성 반상 저색소증 (progressive macular hypomelanosis)
- 어루러기 (pityriasis versicolor)
백반증의 치료
바르는 약
범위가 제한적인 백반증의 경우 바르는 스테로이드가 가장 우선적으로 권장됩니다. 단, 스테로이드를 오랫동안 바를 경우 피부위축, 혈관확장, 여드름성 발진 등의 부작용이 생길 수 있기 때문에, 최근에는 면역조절제인 칼시뉴린 억제제가 많이 사용되고 있습니다. 상품명으로는 프로토픽과 엘리델이 대표적입니다. 최근에 새로 승인된 면역조절제인 JAK 억제제의 효과도 주목받고 있지만, 아쉽게도 아직 국내 출시가 되지 않았습니다.
자외선 치료
자외선 치료는 면역반응을 억제하는 효과와 함께 백반증 주변의 멜라닌세포를 자극해 색소가 다시 만들어지도록 유도하는 역할을 합니다. 자외선치료에는 단파장 자외선 B 치료 (NBUVB, narrow band UVB) 와 엑시머 레이저 치료가 있습니다. NBUVB 는 큰 형광등을 쬐는 방식으로 몸 전체에 넓게 퍼져 있는 경우에 유용하고, 엑시머 레이저는 작은 면적 단위로 치료할 수 있어 정상 피부의 색소침착이나 화상 등의 부작용을 줄일 수 있습니다.
연구에 따르면 자외선 치료를 3개월 동안 받은 환자의 약 30% 에서 백반이 절반 이상 줄어들었고, 12개월 동안 받은 환자의 약 60% 에서 백반이 절반 이상 줄어들었다고 합니다. 그렇기 때문에 치료를 6개월 이상 오랫동안 꾸준히 받아야 합니다. 치료 과정에서는 하얀 반점 안쪽에 갈색 점이 생겨 점점 커지는 방식으로 색소가 돌아오기 때문에, 피부가 얼룩덜룩해지는 것을 감수해야 하는 불편함이 있습니다.
화장품
백반증은 치료가 오래 걸리고 사회생활에 불편을 주는 경우가 많기 때문에, 화장품을 사용하는 것이 의외로 큰 도움이 됩니다. 백반증에 사용하는 화장품은 펜 형식으로 되어 있고, 하얀 반점에 바르면 며칠 동안 주변 피부와 비슷한 색으로 유지되기 때문에 편리하고 효과적입니다. 상품명으로는 멜라펜과 멜라필이 대표적입니다.
먹는 약
활동성 백반증에서는 면역반응으로 인해 급격하게 반점의 크기가 커지거나 개수가 많아지기 때문에 이를 방지하기 위해 먹는 약을 사용할 수 있습니다. 주로 스테로이드가 사용되며, 부작용의 위험이 있을 경우 면역조절제인 사이클로스포린을 사용하기도 합니다. 최근에 개발된 JAK 억제제의 효과도 주목받고 있지만, 비용 문제로 널리 사용되고 있지는 않습니다.
피부이식술
자외선치료를 1년 이상 꾸준히 했음에도 반응이 없는 경우에는 피부이식술을 통해 정상 피부에 있는 멜라닌세포를 백반에 옮겨 심는 방법을 사용합니다. 다양한 방법이 개발되어 사용되고 있고, 최근에는 지름 0.4~5mm 크기의 미세한 펀치를 사용함으로써 피부의 손상과 흉터의 발생을 최소화하는 기법이 개발되었습니다. 피부이식술 이후에 자외선치료를 병행하면 좀 더 빠른 속도로 색소가 돌아오는 것을 기대할 수 있습니다.
백반증이 생기면 어느 병원으로 가야 하나요?
백반증은 우드등 검사의 도움을 통해 진단할 수 있고, 색소가 돌아오게 하려면 자외선치료를 6개월 이상 꾸준히 받아야 합니다. 따라서 자외선치료가 가능하면서 집이나 직장과 가까운 피부과 전문의 의원에 방문하는 것이 좋습니다. 자외선치료는 피부과 전문의만 시행할 수 있고, 대학병원에 가더라도 진단과 치료에 큰 차이가 없는 경우가 많기 때문입니다. 병원 홈페이지에서 자외선치료기나 엑시머레이저가 있는지 확인하고 방문하면 좋습니다. 피부이식술은 시행하는 병원이 많지 않으니 미리 알아보고 방문하는 것이 좋습니다.
참고문헌
Fitzpatrick’s Dermatology in General Medicine, 8th edition. The McGraw-Hill Companies, 2012
Vitiligo Global Issue Consensus Conference Panelists. Revised classification/nomenclature of vitiligo and related issues: the Vitiligo Global Issues Consensus Conference. Pigment Cell Melanoma Res. 2012 May;25(3):E1-13.
Current and emerging treatments for vitiligo. J Am Acad Dermatol. 2017 Jul;77(1):17-29.
Phototherapy for Vitiligo: A Systematic Review and Meta-analysis. JAMA Dermatol. 2017 Jul 1;153(7):666-674.
Classification and diagnosis of vitiligo. J Korean Med Assoc. 2020;63(12):731-740
Surgical interventions for vitiligo. J Korean Med Assoc. 2020;63(12):748-755
What is vitiligo and why are we talking about it? https://www.bbc.co.uk/newsround/46963683
